患者女性, 42岁,因"在外院行药流清宫术后32天,阴道大量出血30分钟”于2019年6月14日20:40急诊入院。患者主诉头晕,随之意识丧失,查体面色苍白,四肢厥冷,脉搏110次/分,血压75/44mmHg, 阴道大量活动性出血,根据休克指数判定出血量约1500ml。
科室立即启动急救应急预案,王飞科主任及李蓉护士长15分钟到达现场组织抢救,建立静脉三通道,合血、止血、促宫缩、快速补液,床旁B超提示宫内异常回声(考虑胎盘粘连或植入),需立即清宫。
由于急诊清宫风险极大,有再次大出血及子宫切除可能,如术前行介入治疗可有效减少术中出血风险。遂立即向郭伟全医务科长汇报,启动院内MDT,李开来业务院长亲自到场指挥抢救,检验科急诊合血取血,抢救团队快速输血、扩容、升压等治疗。
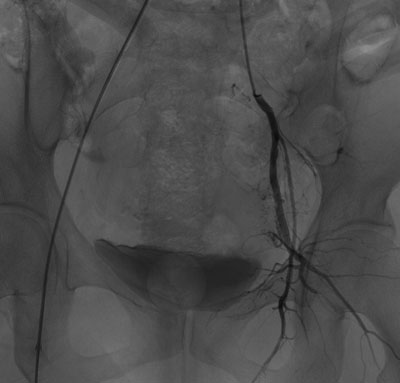
与家属充分沟通并签署知情同意书后,介入科肖红主任、谢元明主治医师、李芳琼护士长立即展开术前准备工作,通知李婷媛技师从家中赶来医院做好机器准备。手术于6月14日23:30开始,行股动脉插管,在DSA引导下迅速找到出血的子宫动脉,立即进行封堵治疗,于6月15日01:30成功完成双侧子宫动脉栓塞术,术后阴道出血明显减少,患者血压稳定,为患者行下一步宫腔镜手术减少术中出血保驾护航。
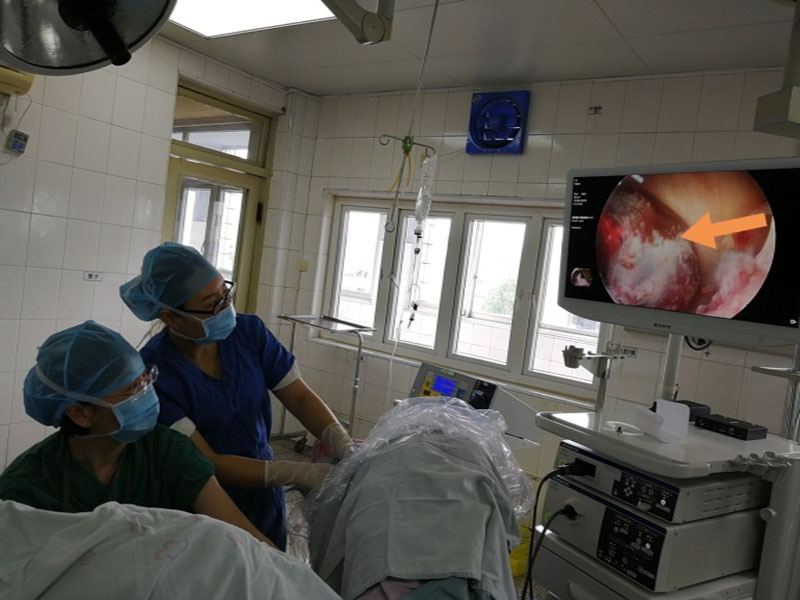
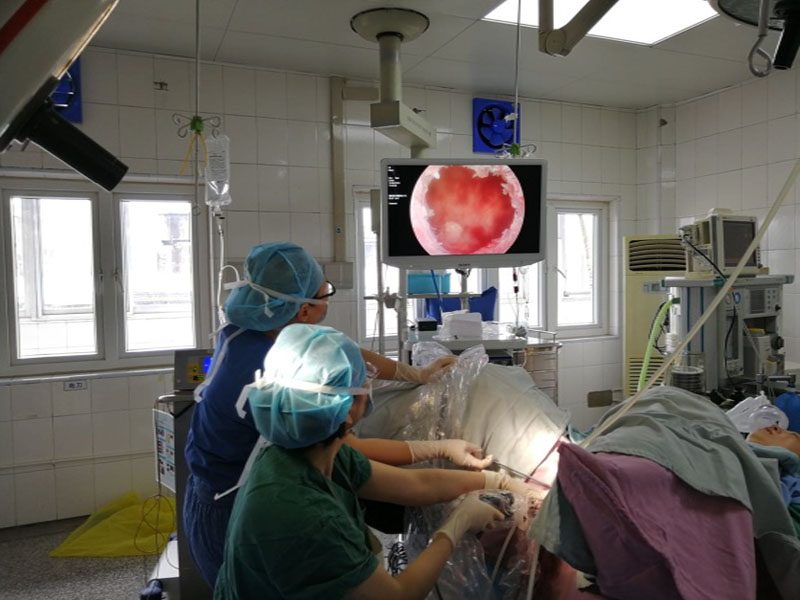
制动9小时后,妇产科备血2u,于6月15日11:02在静脉麻醉下行宫腔镜检查,术中见子宫前壁原剖宫产切口部位有直径约4cm组织残留,致密粘连,在宫腔镜下完整切除,手术历时53分钟顺利结束,术中失血约30ml。经全院多学科联合抢救,术后患者阴道出血停止,体温正常,血压114/72mmHg、脉搏83次/分、血氧饱和度 99%,血红蛋白111g/L,患者转危为安。
妇产科、介入科医生积极与患者家属沟通病情

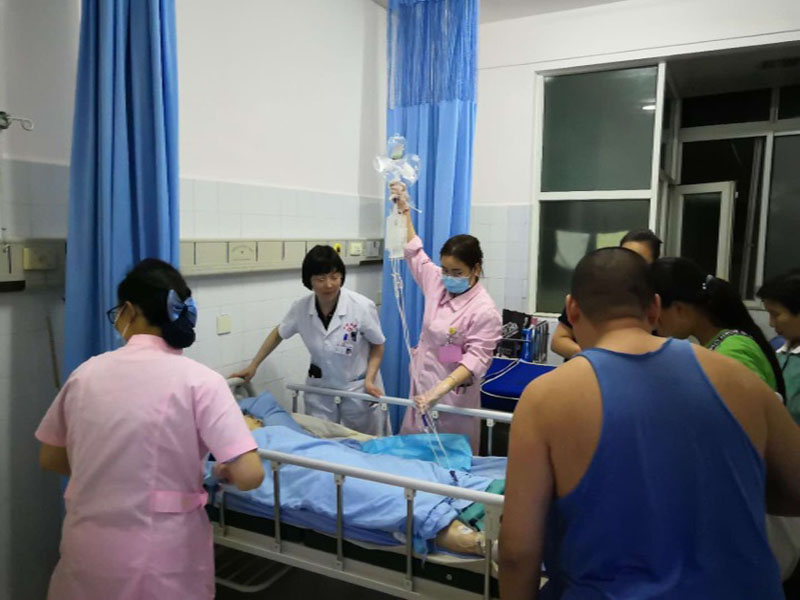
介入止血前后对照
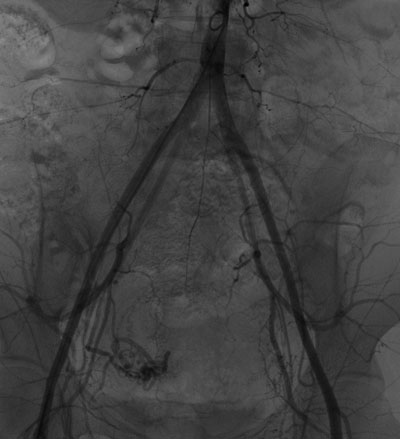
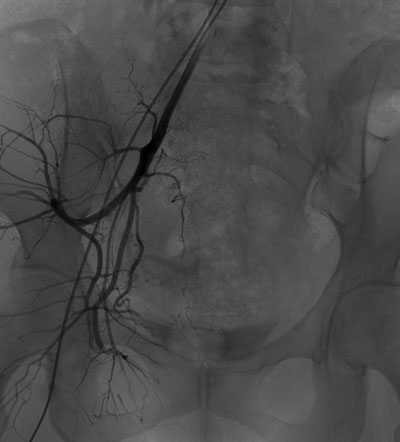
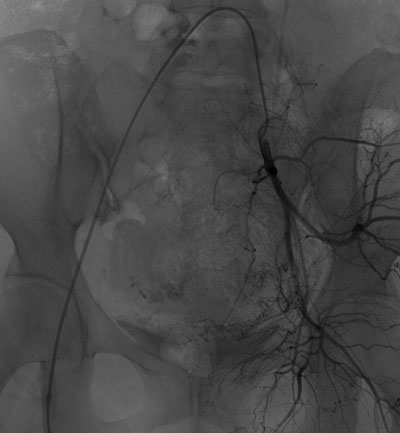
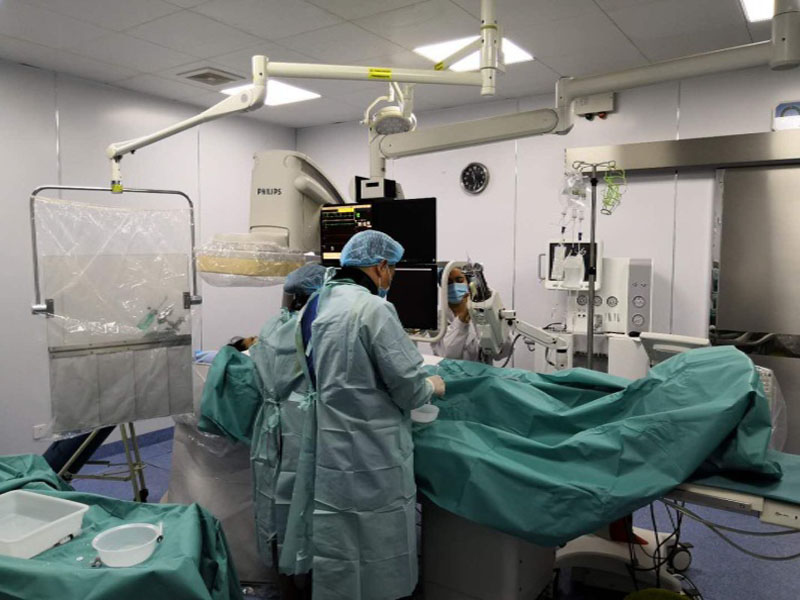
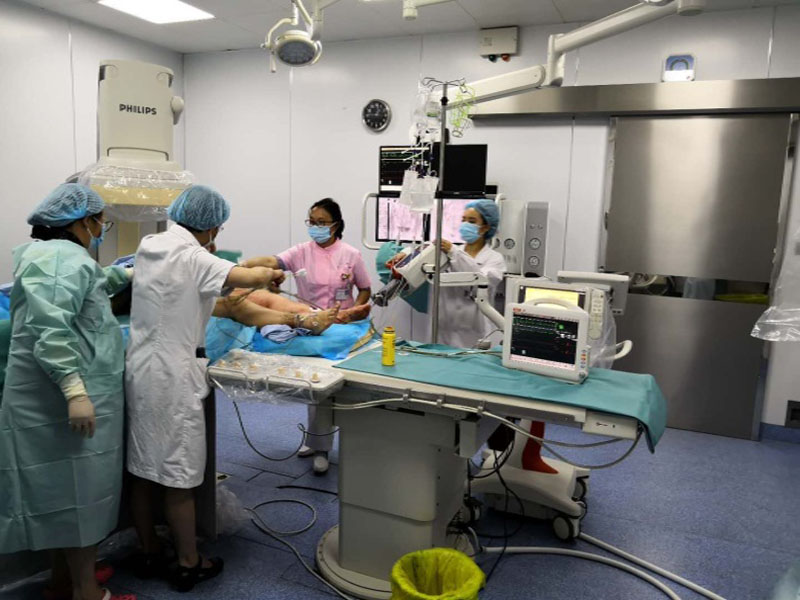
多学科密切配合实施紧张而有序的救治
宫腔镜完整切除残留组织
(供稿:妇产科、内四科)

